Бронхолегочная дисплазия является одним из наиболее серьезных заболеваний легких у детей. Это хроническое состояние, которое приводит к повреждению и задержке развития легочной ткани. Код по МКБ 10 для бронхолегочной дисплазии у детей помогает идентифицировать и классифицировать это состояние для диагностики и лечения. В данной статье мы рассмотрим подробности данного кода и поговорим о причинах и лечении этого заболевания.
Физикальный осмотр
Осмотр лица
При осмотре лица у детей с бронхолегочной дисплазией могут быть замечены следующие изменения:
- Гиперемия (покраснение) кожи лица;
- Одышка и цианоз (синюшность) губ и носовой перегородки.
Осмотр грудной клетки
Осмотр грудной клетки позволяет выявить следующие изменения, характерные для бронхолегочной дисплазии у детей:
- Повышенная или пониженная подвижность грудной клетки;
- Придыхательные шумы;
- Поперечная задержка дыхания (экскурсия межреберных промежутков);
- Вдавление (ретракция) межреберных промежутков.
Аускультация легких
Аускультация легких позволяет выявить характерные звуки дыхания и шумы, связанные с бронхолегочной дисплазией:
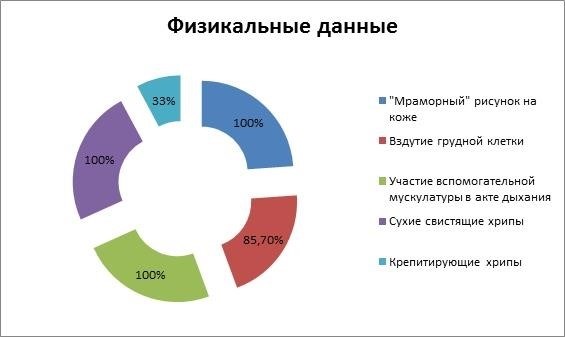
- Жесткое (ранний стадийный) или муторное (поздний стадийный) дыхание;
- Влажные хрипы или пузырчатые хрипы;
- Ослабление дыхания в отдельных участках легких.
Осмотр живота
Осмотр живота детей с бронхолегочной дисплазией может выявить следующие изменения:
- Обратная мускулатура живота (относительная атония брюшных мышц);
- Гипертония брюшных мышц;
- Больность при пальпации (особенно в правой подвздошной области).
Оценка растения и развития
При осмотре ребенка с бронхолегочной дисплазией также обращают внимание на его рост и развитие:
- Задержка в физическом развитии;
- Задержка в моторном развитии;
- Недостаточный набор массы тела.
Физикальный осмотр у детей с бронхолегочной дисплазией помогает врачу получить важную информацию о состоянии ребенка и установить диагноз. Особое внимание следует уделить характерным признакам и симптомам бронхолегочной дисплазии, которые могут помочь в определении степени тяжести заболевания и помощи в выборе оптимального лечения.
3 Лабораторная диагностика
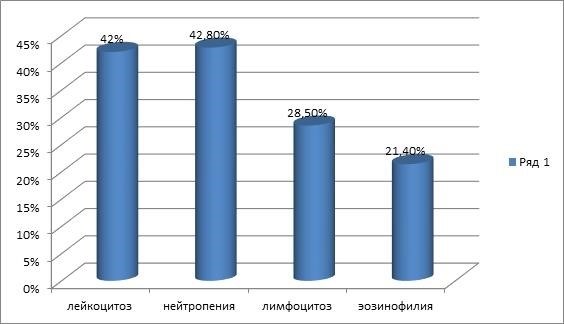
3.1 Анализ крови
Анализ крови является обязательной процедурой при диагностике бронхолегочной дисплазии у детей. Он позволяет определить уровень кислорода, углекислоты и других газов в крови, а также выявить наличие воспалительных процессов. Кроме того, анализ крови может дать представление о работе сердца.
При анализе крови выявляются следующие показатели:
- Уровень гемоглобина и эритроцитов. Повышенный уровень может свидетельствовать о гипоксии, а сниженный уровень — о кровотечении или анемии.
- Уровень лейкоцитов. Повышенный уровень может указывать на наличие воспалительного процесса или инфекции.
- Уровень тромбоцитов. Повышенный уровень может быть связан с риском тромбоза.
3.2 Анализ мокроты
Анализ мокроты проводится с целью выявления возможных инфекций или воспалительных процессов в дыхательной системе. Данный анализ может помочь врачу подобрать оптимальное лечение и контролировать его эффективность.
При анализе мокроты оцениваются следующие показатели:
- Количество и тип бактерий. Наличие патогенных бактерий может указывать на инфекцию, требующую антибиотикотерапии.
- Уровень воспалительных маркеров. Повышенный уровень может свидетельствовать о наличии воспалительного процесса или об осложнениях бронхолегочной дисплазии.
- Присутствие аллергенов. Если в мокроте обнаруживаются аллергены, это может указывать на аллергическую реакцию и необходимость дополнительного обследования.
3.3 Функциональные исследования
Функциональные исследования позволяют оценить работу дыхательной системы и выявить наличие дефектов или нарушений. Они проводятся с использованием специальных аппаратов и методик.
К функциональным исследованиям относятся:
- Спирометрия. Позволяет определить объемы и скорости дыхания и выявить наличие обструкции дыхательных путей.
- Пикфлоуметрия. Используется для оценки пиковой скорости выдоха и контроля состояния бронхов.
- Испытание на физическую нагрузку. Позволяет определить работоспособность дыхательной системы и реакцию организма на нагрузку.
Лабораторная диагностика является важной составляющей исследования при бронхолегочной дисплазии у детей. Она позволяет получить дополнительную информацию о состоянии организма и определить оптимальную стратегию лечения.
2. Этиология и патогенез
Бронхолегочная дисплазия (БХД) у детей представляет собой многофакторное заболевание, вызванное нарушением развития легких и бронхиальной системы. Его этиология до конца не ясна, однако выделяют основные факторы, которые могут способствовать развитию этого заболевания:
2.1 Гестационный возраст
Недоношенность является одним из основных факторов риска развития БХД у детей. Чем меньше гестационный возраст, тем выше вероятность возникновения данного заболевания. Особенно подвержены рискам дети с гестационным возрастом менее 28 недель.
2.2 Искусственная вентиляция легких
Искусственная вентиляция легких (ИВЛ) является важным фактором, способствующим развитию БХД у детей. Повреждение легких может произойти из-за травматического воздействия, вызванного ИВЛ, а также из-за пролонгированной вентиляции, что может привести к дистензии и сильному растяжению альвеол.
2.3 Внутриутробные инфекции
Некоторые внутриутробные инфекции, такие, как цитомегаловирусная инфекция или пневмонии, могут влиять на развитие БХД у детей. Воздействие инфекции на легкие и бронхиальную систему может привести к их повреждению и нарушению нормального развития.
2.4 Недостаток антиоксидантной защиты
Некоторые исследования показывают, что недостаток антиоксидантной защиты у плода может быть связан с развитием БХД. Антиоксиданты, такие как глутатион, играют важную роль в защите легких от окислительного стресса, и их недостаток может способствовать повреждению легочной ткани.
2.5 Генетические факторы
Генетические факторы, такие как полиморфизмы определенных генов, могут влиять на развитие БХД у детей. Некоторые гены, связанные с легочным развитием и функцией, могут быть ассоциированы с повышенным риском развития этого заболевания.
В целом, БХД у детей является многофакторным заболеванием, и развитие данного состояния обусловлено взаимодействием различных факторов. Понимание этих факторов позволяет лучше понять этиологию и патогенез БХД и разработать эффективные стратегии лечения и профилактики данного заболевания.
Краткая информация о бронхолегочной дисплазии у детей
Вот некоторые ключевые факты о бронхолегочной дисплазии у детей:
- БЛД — это одно из самых распространенных осложнений преждевременной рождаемости.
- Симптомы БЛД могут включать проблемы с дыханием, повышенную чувствительность к инфекциям и задержку развития.
- Диагноз БЛД обычно основывается на клинических симптомах и результатам обследования легких.
- Лечение БЛД может включать поддержку дыхания, медикаментозную терапию и реабилитационные мероприятия.
- Прогноз зависит от степени и тяжести заболевания, а также от раннего обнаружения и лечения.
4 Кодирование по МКБ-10
При кодировании бронхолегочной дисплазии (БЛД) у детей по МКБ-10 следует использовать код P27.1. Используя этот код, врачи и медицинские специалисты могут точно идентифицировать и классифицировать данное состояние.
Пример кодирования по МКБ-10:
- Код: P27.1
- Описание: Бронхолегочная дисплазия у детей
Код P27.1 является специфичным для бронхолегочной дисплазии у детей и позволяет учитывать и анализировать эту патологию в медицинской статистике. Он помогает медицинским учреждениям и организациям планировать лечение и установить соответствующие меры предосторожности для раннего выявления и лечения БЛД у детей.
| Код | Описание |
|---|---|
| P23.0 | Стрессовая реакция недоношенного младенца |
| P24.0 | Неонатальная аспирационная пневмония |
| P24.8 | Другие неонатальные пневмонии |
Все указанные коды в МКБ-10 помогают врачам и медицинским специалистам правильно классифицировать и документировать бронхолегочную дисплазию у детей, а также осуществлять мониторинг и анализ данных для улучшения методов диагностики, лечения и профилактики этого состояния.
Инструментальная диагностика бронхолегочной дисплазии у детей
Для определения и дальнейшего наблюдения за состоянием пациентов с бронхолегочной дисплазией проводится комплекс инструментальных диагностических методов. Ниже представлены основные методы, которые применяются при обследовании детей с подозрением на это заболевание:
1. Рентгенография грудной клетки
Рентгенография грудной клетки является одной из первых исследовательских процедур при подозрении на бронхолегочную дисплазию. Она позволяет визуализировать расширение бронхов и наличие признаков пневмоторакса. Рентгенография грудной клетки может быть выполнена с использованием разных проекций для получения наиболее полной информации о состоянии легких и бронхов.
2. Компьютерная томография (КТ)
Компьютерная томография является более точным методом диагностики бронхолегочной дисплазии. Она позволяет получить более детальные изображения органов грудной полости и определить местоположение и характер изменений в легких и бронхах. КТ может быть выполнена как с использованием контрастного вещества, так и без него.
3. Бронхоскопия
Бронхоскопия позволяет визуально оценить состояние бронхов и легких пациента. Врач-пульмонолог вводит гибкую трубку с видеокамерой через нос или рот пациента и проводит осмотр бронхиального дерева. Бронхоскопия может помочь выявить наличие воспалительных изменений, определить уровень поражения бронхов и собрать материал для лабораторного анализа.
4. Пульсоксиметрия
Пульсоксиметрия — это метод измерения насыщения кислородом в крови пациента. Для проведения этой процедуры на пациента надевается специальный датчик, который фиксирует уровень переносимого кровью кислорода. Пульсоксиметрия несёт информацию о величине гипоксемии, оценивает эффективность дыхательной терапии.
Используя вышеперечисленные инструменты диагностики, врачи могут получить полную информацию о состоянии легочной системы у ребенка с подозрением на бронхолегочную дисплазию. Результаты этих исследований помогут определить тактику лечения и осуществлять контроль за динамикой заболевания.
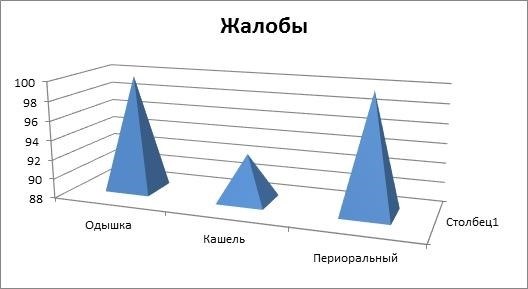
2.1 Жалобы и анамнез
Жалобы
- Затрудненное дыхание: дыхание ребенка становится быстрым и поверхностным.
- Частые приступы кашля: ребенок постоянно кашляет, особенно при физической нагрузке.
- Отеки и бледность кожи: ребенок может иметь отеки и бледность кожи из-за нарушенной циркуляции крови.
- Ограниченная физическая активность: младенец может уставать быстрее и неспособен выполнять обычные активности для своего возраста.
- Частые инфекции дыхательных путей: ребенок подвержен частым респираторным инфекциям из-за ослабленного иммунитета.
Анамнез
При сборе анамнеза необходимо обратить внимание на следующие факторы:
- Преждевременное рождение: БЛД чаще развивается у детей, рожденных до 37-й недели беременности.
- Низкий вес при рождении: дети с низким весом при рождении также имеют повышенный риск развития БЛД.
- Искусственное вскармливание: дети, которых кормят искусственными смесями, более подвержены развитию БЛД.
- Наследственность: если у близких родственников были случаи БЛД или других легочных заболеваний, у ребенка может быть повышенный риск.
- Сочетание с другими заболеваниями: БЛД может сочетаться с другими респираторными заболеваниями, такими как астма или хронический бронхит.
При выявлении подобных жалоб и факторов в анамнезе необходимо обратиться к врачу для проведения дополнительного обследования и постановки точного диагноза. Лечение БЛД должно быть комплексным и назначается индивидуально для каждого ребенка.
5 Примеров диагнозов бронхолегочной дисплазии у детей
-
БЛД, легкая форма, у недоношенного ребенка
Данный диагноз ставится недоношенным детям, рожденным до 32 недель беременности, у которых после рождения наблюдаются проблемы с дыханием. В этом случае, организм ребенка не успел развиться полностью, а его легкие не имеют достаточного количества поверхности для передачи кислорода в кровь.
-
БЛД, средняя форма, у новорожденного ребенка
У новорожденных детей БЛД может проявляться в более серьезной форме. В этом случае, дыхательные проблемы могут быть тяжелее и требовать дополнительной медицинской помощи. У ребенка могут возникнуть симптомы, такие как одышка, слабость и нарушение веса.
-
БЛД, тяжелая форма, у ребенка старше 1 года
В редких случаях БЛД может развиться у детей после года жизни. Такие случаи обычно связаны с проблемами дыхания в раннем возрасте или с другими факторами, такими как врожденные аномалии легких. При тяжелой форме БЛД у детей старше 1 года, они часто нуждаются в кислородотерапии и дополнительном лечении.
-
БЛД, синдром дыхательной недостаточности, у детей с пневмонией
У детей с пневмонией может развиться БЛД, что усложняет абсорбцию кислорода легкими. Этот диагноз часто ставится детям, у которых выявлена дыхательная недостаточность и требуется специальное лечение.
-
БЛД, ассоциированная с респираторной поддержкой после рождения
Данный диагноз ставится детям, которым необходима поддержка дыхания после рождения, например, с помощью искусственной вентиляции легких или назальной канюли. БЛД в этом случае связана с использованием респираторной поддержки и требует дальнейшего наблюдения и лечения.
Таким образом, бронхолегочная дисплазия является серьезным заболеванием, которое может влиять на дыхательную функцию и общее здоровье детей. Ранняя диагностика и адекватное лечение играют ключевую роль в управлении этим состоянием и улучшении прогнозов для пациентов.